Dlaczego warto zrobić pełne badanie okulistyczne, zanim będzie „za późno”
Nieoczywiste sygnały alarmowe ze strony wzroku
Większość osób zgłasza się do okulisty dopiero wtedy, gdy „już naprawdę nie widzi” albo pojawi się silny ból oka. Tymczasem wiele subtelnych objawów jest ignorowanych miesiącami lub latami, choć powinny zadziałać jak syrena alarmowa. Do takich sygnałów należą:
- częste mrużenie oczu lub odruchowe przybliżanie tekstu do twarzy,
- ból głowy po kilku godzinach pracy przy komputerze,
- zamglenie obrazu przy patrzeniu z daleka lub z bliska, które „mija po mrugnięciu”,
- chwilowe „znikanie” fragmentu obrazu lub pojawianie się cieni w polu widzenia,
- zwiększona wrażliwość na światło (światłowstręt) albo efekt „halo” wokół lamp i świateł samochodów,
- częste pocieranie oczu, uczucie piasku pod powiekami, zaczerwienienie bez wyraźnej przyczyny.
Takie objawy często są zrzucane na „zmęczenie”, „wieku nie oszukasz” albo „klimatyzację w pracy”. Technicznie mogą jednak oznaczać początki wady wzroku, zaburzenia filmu łzowego (zespół suchego oka), początek jaskry czy nawet powikłania ogólnoustrojowe, jak np. nadciśnienie tętnicze lub cukrzyca wpływające na naczynia siatkówki.
Im wcześniej oczy zostaną zbadane, tym prostsze i mniej inwazyjne są zwykle zalecenia: właściwe okulary, higiena pracy wzrokowej, nawilżające krople, kontrola chorób ogólnych. Odkładanie diagnostyki powoduje, że do gabinetu trafia się dopiero z poważnym uszkodzeniem nerwu wzrokowego albo ze zmianami w siatkówce, których nie da się już cofnąć – można je jedynie spowolnić.
„Widzę w miarę dobrze” a realna kondycja oczu
Ludzki mózg świetnie kompensuje niedoskonałości wzroku. Drugie oko przejmuje część pracy, mózg „doostrza” obraz, pacjent nieświadomie ustawia się w korzystnej odległości od ekranu czy książki. Dlatego subiektywne wrażenie „widzę w miarę dobrze” jest bardzo słabym wskaźnikiem stanu narządu wzroku.
Przy niewielkiej krótkowzroczności czy astygmatyzmie pacjent może czytać i funkcjonować prawie normalnie, ale jego oczy pracują w przeciążeniu. Stąd zmęczenie, bóle głowy, spadek koncentracji. Jeszcze bardziej zdradliwa jest sytuacja, gdy jedno oko widzi bardzo dobrze, a drugie znacznie gorzej. Mózg przyzwyczaja się do „lepszego” oka, a gorsze jest stopniowo wyłączane z ostrego widzenia, co może skutkować osłabieniem widzenia obuocznego i problemami z oceną odległości.
Pełne badanie okulistyczne wychwytuje niesymetryczne wady, zaburzenia widzenia obuocznego, różnice ciśnienia w oczach oraz zmiany w dnie oka, których pacjent nie jest w stanie zauważyć samodzielnie. Z zewnątrz oko może wyglądać na „zupełnie zdrowe”, a mimo to w środku trwać proces uszkadzający nerw wzrokowy.
Choroby oczu, które rozwijają się po cichu
Niektóre schorzenia okulistyczne latami nie dają wyraźnych objawów. Właśnie dlatego badania profilaktyczne oczu są tak istotne, nawet gdy nie czuje się potrzeby zmiany okularów.
Najważniejsze „ciche” choroby to:
- jaskra – przewlekła choroba nerwu wzrokowego, często związana z podwyższonym ciśnieniem w oku; pole widzenia zawęża się powoli, a centralna ostrość wzroku bywa długo zachowana,
- retinopatia cukrzycowa – uszkodzenie naczyń siatkówki u osób z cukrzycą; początkowe zmiany nie bolą i nie muszą od razu pogarszać widzenia,
- AMD (zwyrodnienie plamki związane z wiekiem) – choroba centralnej części siatkówki odpowiedzialnej za ostre widzenie; pacjent może dostrzegać dopiero zniekształcenia linii prostych, zwłaszcza przy czytaniu,
- nadciśnieniowe zmiany naczyniowe w siatkówce – odzwierciedlają stan układu krążenia i mogą sygnalizować ryzyko udaru czy zawału.
Każdą z tych chorób można wykryć badając dno oka i/lub wykonując dodatkowe testy (OCT, badanie pola widzenia, tonometria). Leczenie zaczęte na początku procesu ma zupełnie inny potencjał niż reakcja dopiero wtedy, gdy pacjent przestaje czytać lub traci fragmenty pola widzenia.
Jak często badać oczy – praktyczne przedziały czasowe
Częstotliwość badań okulistycznych zależy od wieku, stylu życia i chorób towarzyszących. Ogólne, rozsądne rekomendacje są następujące:
- dzieci – pierwsze badanie już w wieku niemowlęcym (gdy są niepokojące objawy), a rutynowo przed pójściem do szkoły; później co 1–2 lata lub częściej, jeśli stwierdzono wadę wzroku,
- dorośli bez chorób przewlekłych – co 2 lata do około 40. roku życia, potem zwykle raz w roku,
- osoby z cukrzycą, nadciśnieniem, chorobami autoimmunologicznymi – pełne badanie oczu zwykle raz w roku, a czasem częściej, zależnie od zaleceń okulisty i diabetologa/kardiologa,
- osoby pracujące przy komputerze, kierowcy zawodowi – kontrola wzroku co 1–2 lata, nawet jeśli „recepta się nie zmienia”,
- osoby po 60. roku życia – najczęściej raz w roku, ze szczególnym naciskiem na jaskrę i AMD.
Rodzaje wizyt okulistycznych i jak dobrać właściwą
Podstawowa konsultacja, badanie profilaktyczne i „tylko recepta”
Pod hasłem „wizyta u okulisty” kryje się kilka różnych sytuacji. Inny przebieg ma pilna konsultacja z powodu bólu oka, a inny spokojne badanie profilaktyczne. Od tego, jak opiszesz swój problem przy rejestracji, zależy zakres badań i czas zarezerwowany przez lekarza.
Najczęstsze typy wizyt:
- podstawowa konsultacja okulistyczna – zwykle obejmuje wywiad, pomiar ostrości wzroku, badanie przedniego odcinka oka w lampie szczelinowej, ocenę dna oka (czasem po rozszerzeniu źrenic),
- badanie profilaktyczne oczu – podobne do podstawowej konsultacji, ale zwykle bez pilnych objawów; lekarz ma więcej czasu na dokładny „przegląd” i omówienie nawyków,
- „tylko recepta na okulary” – w praktyce i tak wymaga badania ostrości wzroku i przynajmniej krótkiego spojrzenia na stan oka; bywa wykonywane także przez optometrystę,
- kontrola po zabiegu – np. po operacji zaćmy, laseroterapii, iniekcjach do ciała szklistego; skupia się na gojeniu i efektach leczenia.
Jeśli dzwonisz do rejestracji i mówisz wyłącznie „chcę zbadać wzrok”, personel nie wie, czy chodzi o ból oka, problem po urazie, czy zwykły dobór okularów. W efekcie możesz zostać wpisany w niewłaściwą „kategorię” i dostać zbyt krótki czas na badanie albo zbyt odległy termin.
Okulista, optometrysta czy ostry dyżur okulistyczny
W Polsce panuje spore zamieszanie wokół kompetencji różnych specjalistów od wzroku. Technicznie rzecz biorąc:
- okulista (lekarz okulista) – diagnozuje i leczy choroby oczu, może zlecać leki na receptę, kierować na zabiegi i operacje, wykonywać pełną diagnostykę (w tym badanie dna oka, pola widzenia, OCT itp.),
- optometrysta – specjalista ochrony wzroku (nie lekarz), koncentruje się głównie na pomiarze wady wzroku, doborze okularów i soczewek kontaktowych, ćwiczeniach wzrokowych; nie leczy chorób oczu,
- ostry dyżur okulistyczny – miejsce, w którym przyjmuje się pilne przypadki: urazy oka, nagła utrata widzenia, silny ból, ciało obce, nagłe „błyski i mroczki”, krwawienie do oka itp.
Prosty filtr decyzyjny:
- pilny ból, nagłe pogorszenie widzenia, uraz, chemikalia w oku – od razu ostry dyżur okulistyczny lub SOR,
- zaczerwienienie, swędzenie, przewlekły dyskomfort – najpierw okulista (diagnoza), potem ewentualnie optometrysta (dobór korekcji),
- brak bólu, chęć zmiany okularów, niewielkie zmęczenie oczu – optometrysta lub okulista; przy pierwszej w życiu korekcji często lepiej zacząć od lekarza,
- choroby ogólne (cukrzyca, nadciśnienie, reumatoidalne zapalenie stawów) – regularnie okulista, nawet jeśli „wszystko jest w porządku”.
Wizyta prywatna a NFZ – różnice w praktyce
Z punktu widzenia jakości samego badania zakres potrzebnych testów powinien być podobny, niezależnie od sposobu finansowania. Różnice wynikają zwykle z czasu wizyty, dostępności nowoczesnego sprzętu i kolejki.
Na wizycie refundowanej przez NFZ standardowo można oczekiwać:
- wywiadu,
- pomiaru ostrości wzroku,
- badania przedniego odcinka oka w lampie szczelinowej,
- oceny dna oka (często z rozszerzeniem źrenic),
- pomiaru ciśnienia w oku (tonometria), zwłaszcza po 40. roku życia,
- zlecenia dodatkowych badań w razie potrzeby (pole widzenia, OCT, USG).
Wizyta prywatna w wielu centrach daje łatwiejszy dostęp do nowoczesnych badań (OCT siatkówki i nerwu wzrokowego, topografia rogówki, zaawansowane badania widzenia obuocznego) i więcej czasu na rozmowę. Nie oznacza to jednak automatycznie lepszej diagnostyki – wszystko zależy od konkretnego specjalisty i tego, czy wykonuje pełne badanie, czy tylko wąski wycinek (np. „szybka recepta na okulary”).
Jak opisać problem przy rejestracji – krótki „skrypt”
Precyzyjny opis problemu przy rejestracji potrafi bardzo ułatwić życie. Dobry schemat to jedno zdanie z trzema elementami:
- główny objaw (co się dzieje),
- czas trwania (od kiedy),
- pilność i odczuwana intensywność.
Przykłady:
Przy profilaktyce oczu obowiązuje ta sama zasada, co przy innych obszarach zdrowia: lepiej zainwestować czas w wizytę kontrolną niż mierzyć się z nieodwracalną utratą widzenia. Interesująco opisują to także treści o szerszej profilaktyce i podejmowaniu decyzji zdrowotnych, jak chociażby więcej o zdrowie i dbaniu o nawyki w całym stylu życia.
- „Od dwóch tygodni mam coraz większe zamglenie na prawe oko, bez bólu, ale niepokoi mnie to” – dobra informacja dla rejestracji przy standardowej konsultacji,
- „Od godziny bardzo boli mnie lewe oko po uderzeniu gałęzią, gorzej widzę, proszę o jak najszybszy termin” – sygnał dla dyspozytora, że potrzebna jest pilna pomoc,
- „Od roku noszę okulary, a od kilku miesięcy bardziej męczą mi się oczy przy komputerze, chciałbym skontrolować wadę i dobrać korekcję” – typowa prośba o badanie kontrolne z doborem okularów.
Takie doprecyzowanie pomaga uniknąć sytuacji, w której pacjent z poważnym problemem trafia na wizytę „tylko pod receptę”, albo odwrotnie – osoba chcąca profilaktycznie skontrolować wzrok blokuje pilny termin dla kogoś z bólem oka.

Przygotowanie do wizyty krok po kroku – zanim przekroczysz próg gabinetu
Dokumentacja medyczna, którą warto zabrać
Okulista patrzy nie tylko na same oczy, ale na całego człowieka. Dlatego część informacji, które na pierwszy rzut oka wydają się „nie mieć związku z oczami”, w praktyce mocno wpływa na interpretację wyników badań okulistycznych.
Dobrze jest zabrać:
- ostatnie recepty na okulary i soczewki kontaktowe (widać historię wady wzroku),
- stare wypisy ze szpitala i opisy zabiegów, także z oddziałów niezwiązanych z oczami,
- listę przyjmowanych leków stałych (zwłaszcza na nadciśnienie, serce, depresję, choroby tarczycy, reumatyczne; wiele z nich wpływa na oko),
- wyniki badań glikemii, HbA1c, profilu lipidowego, ciśnienia tętniczego, jeśli są aktualne,
Przygotowanie listy objawów i pytań do lekarza
Dobrze przygotowany pacjent to realnie lepsza diagnostyka. Zanim pojawisz się w gabinecie, poświęć 5–10 minut na spisanie tego, co się dzieje z oczami i czego oczekujesz od wizyty.
Sensowna lista obejmuje:
- objawy – co dokładnie czujesz: pieczenie, kłucie, „piasek pod powiekami”, zamglenie, podwójne widzenie, błyski, mroczki,
- czas trwania – od kiedy jest problem i czy narasta,
- związki z sytuacją – praca przy komputerze, jazda nocą, czytanie z bliska, wysiłek fizyczny,
- czynniki łagodzące/pogarszające – krople nawilżające, przerwy od ekranu, zmiana okularów, sen, tzw. „suche pomieszczenia” (klimatyzacja, ogrzewanie),
- oczekiwania – np. „chcę sprawdzić, czy mogę przejść na soczewki”, „potrzebuję okularów do nocnej jazdy”, „chcę wykluczyć jaskrę, bo ma ją mama”.
W praktyce takie notatki często ratują wywiad, gdy w stresie część informacji po prostu „ulatnia się z głowy”.
Soczewki kontaktowe, makijaż, praca przy komputerze – czego unikać przed badaniem
Niektóre nawyki tuż przed wizytą utrudniają lekarzowi ocenę Twoich oczu albo fałszują wyniki.
- Soczewki kontaktowe – najlepiej nie zakładać ich w dniu badania, a jeśli to niemożliwe, wyjąć co najmniej 2 godziny przed wizytą. Przy ocenie rogówki (badanie w lampie szczelinowej) świeżo zdjęta soczewka maskuje drobne uszkodzenia, a przy pomiarze wady może zafałszować wynik.
- Makijaż oczu – tusz do rzęs, kredki i eyelinery utrudniają ocenę brzegu powiek i filmu łzowego. Przy planowanym badaniu z rozszerzeniem źrenic (krople) makijaż i tak może się rozmazać. Bezpieczniej przyjść z „gołymi” oczami.
- Intensywna praca przy monitorze tuż przed badaniem – po 6–8 godzinach patrzenia w ekran ostrość wzroku bywa przejściowo gorsza (przemęczenie akomodacji). Jeśli to możliwe, zrób sobie choć krótką przerwę przed wizytą, wyjdź na światło dzienne, popatrz w dal.
- Picie alkoholu – wysusza śluzówki, zmienia ciśnienie tętnicze i może wpływać na pomiar ciśnienia w oku; dzień „na kacu” to kiepski moment na precyzyjną diagnostykę.
Uwaga: przy niektórych specjalistycznych badaniach (np. twarde soczewki, ortokeratologia) lekarz może poprosić o kilkudniową przerwę w noszeniu soczewek, aby rogówka wróciła do naturalnego kształtu.
Organizacja dnia – kto odwiezie Cię do domu i co z pracą
Jeśli planowana jest pełna diagnostyka, istnieje spora szansa na podanie kropli rozszerzających źrenice (tzw. mydriaza). Efekt utrzymuje się do kilku godzin:
- pogorszone widzenie z bliska (czytanie, telefon, podpisywanie dokumentów),
- wrażliwość na światło (jasne słońce bywa nie do zniesienia bez okularów przeciwsłonecznych),
- subiektywne wrażenie „zamglenia” i dłuższy czas reakcji.
To nie jest dobry stan do prowadzenia samochodu lub pracy na linii produkcyjnej. Rozsądny plan:
- przyjechać komunikacją miejską lub z osobą towarzyszącą,
- zabrać okulary przeciwsłoneczne z filtrem UV (nawet przy pochmurnej pogodzie),
- nie planować po wizycie ważnych spotkań, egzaminów, obsługi maszyn, długiej pracy przy komputerze.
Specjalne przygotowanie przy chorobach ogólnych
Przy chorobach przewlekłych oczy stają się niejako „czujnikiem” stanu całego organizmu. Warto, aby okulista znał aktualną sytuację.
- Cukrzyca – zanotuj typ (1 lub 2), czas trwania choroby i ostatnie wartości HbA1c. Poinformuj o epizodach bardzo wysokiego lub bardzo niskiego cukru. Przy retinopatii cukrzycowej drobne różnice w kontroli glikemii zmieniają obraz dna oka.
- Nadciśnienie i choroby serca – zapisz typ leków (np. beta-bloker, ACE-inhibitor) i przybliżone wartości ciśnienia z ostatnich dni. Zmiany na dnie oka często korelują z poziomem ciśnienia tętniczego.
- Choroby autoimmunologiczne (np. RZS, choroba Crohna, SLE) – część leków (metotreksat, biologiczne, sterydy) wpływa na ryzyko zaćmy, zakażeń i suchości oka. Im bardziej precyzyjnie je opiszesz, tym lepiej.
- Choroby tarczycy – przy podejrzeniu orbitopatii tarczycowej (wytrzeszcz, uczucie „pełności” za oczami, dwojenie) przygotuj niedawne wyniki TSH, FT3, FT4.
Wywiad z pacjentem – jakie informacje realnie robią różnicę
Objawy subiektywne – jak je opisać, żeby lekarz coś z tego miał
Okulista nie widzi tego, co Ty widzisz – ma do dyspozycji tylko Twoje słowa i wyniki badań. Im bardziej precyzyjny opis, tym węższe pole do błędnej interpretacji.
Przydatny schemat opisu objawu:
- co – np. „zamglenie”, „krótkie błyski z boku”, „jakby zasłona”, „podwójny obraz”,
- gdzie – jedno oko czy oboje, centralnie czy na obrzeżach pola widzenia,
- kiedy – rano, wieczorem, przy komputerze, przy ciemności, przy jasnym świetle,
- jak długo – sekundy, minuty, cała doba, epizodyczne czy stałe,
- czy coś to wyzwala – np. mruganie, wysiłek, schylanie się, zmiana pozycji.
Przykład różnicy: „źle widzę” nie mówi nic. „Od miesiąca gorzej widzę drobny tekst w książce, muszę odsuwać ją dalej, ale w dal widzę świetnie” – to już prawie gotowy opis typowej prezbiopii (starczowzroczności).
Historia okularów, soczewek i zabiegów
Sposób, w jaki Twoja wada wzroku zmieniała się w czasie, bywa równie istotny jak aktualny pomiar.
- Pierwsze okulary – w jakim wieku, do dali czy do bliży, jaka przyczyna (szkoła, bóle głowy, kontrola profilaktyczna).
- Dynamika zmiany mocy – czy „dioptrie” rosły szybko, czy od lat stabilnie stoją w miejscu. Szybkie zmiany, zwłaszcza przy wysokiej krótkowzroczności, podnoszą czujność w kierunku powikłań siatkówki.
- Soczewki kontaktowe – typ (miękkie miesięczne, jednodniowe, twarde, ortokorekcyjne), czas noszenia w ciągu dnia, sposób pielęgnacji. Informacja o spaniu w soczewkach przy każdym „czerwonym oku” jest krytyczna.
- Przebyte zabiegi – operacja zaćmy, korekcja laserowa, laseroterapia siatkówki, iniekcje doszklistkowe, zabiegi na powiekach. Każdy z nich zmienia „topologię” oka i wpływa na interpretację nowych objawów.
Styl życia, ergonomia pracy i „ekspozycja świetlna”
Oczy działają w konkretnych warunkach – przy konkretnym oświetleniu, odległościach i czasie patrzenia na ekran. Dla lekarza to równie ważne dane, jak wynik autorefraktometru.
- Czas ekranowy – liczba godzin dziennie przed monitorem/telefonem, przerwy (lub ich brak), odległość od ekranu. Długotrwała praca z bliska nasila objawy suchości, skurczu akomodacji i może „ujawniać” niewielkie wady, które wcześniej nie przeszkadzały.
- Oświetlenie – praca w pomieszczeniu bez okien, intensywne LED-y, światło odbite z błyszczącej powierzchni biurka. To wszystko przekłada się na stabilność ostrości i zmęczenie oczu.
- Aktywność fizyczna i hobby – pływanie (chlor i soczewki to zły miks), sporty kontaktowe (ryzyko urazów), strzelectwo (precyzja widzenia i dominujące oko), nocna jazda autem. Odpowiedź decyduje np. o wyborze powłok na szkła i typie korekcji.
Tip: zrób w telefonie kilka zdjęć swojego stanowiska pracy (monitor, odległość, oświetlenie). Czasem jeden rzut oka na takie zdjęcie pozwala wyłapać oczywiste błędy ergonomii.
Choroby w rodzinie – jaskra, AMD, wady wzroku
Część schorzeń oczu ma komponent genetyczny lub „rodzinne skłonności”. Dla okulisty informacja „babcia była niewidoma na starość” jest zbyt ogólna.
- Jaskra – kto w rodzinie, w jakim wieku rozpoznana, czy wymagała zabiegów. Przy dodatnim wywiadzie progowy poziom czujności jest znacznie wyższy, nawet przy prawidłowym ciśnieniu w oku.
- AMD (zwyrodnienie plamki) – występowanie u rodziców/dziadków, palenie papierosów w rodzinie, dieta obfitująca w tłuszcze trans. To wszystko składa się na profil ryzyka.
- Silne wady wzroku – krótkowzroczność przekraczająca kilka dioptrii u rodziców zazwyczaj oznacza wyższe ryzyko u dzieci. Dla lekarza to argument za wcześniejszą i częstszą kontrolą.
- Rzadkie choroby siatkówki – barwnikowe zwyrodnienie siatkówki i inne dystrofie dziedziczne. Nawet szczątkowa wiedza („wujek miał chorobę siatkówki i szybko tracił wzrok”) może naprowadzić diagnostykę na właściwe tory.
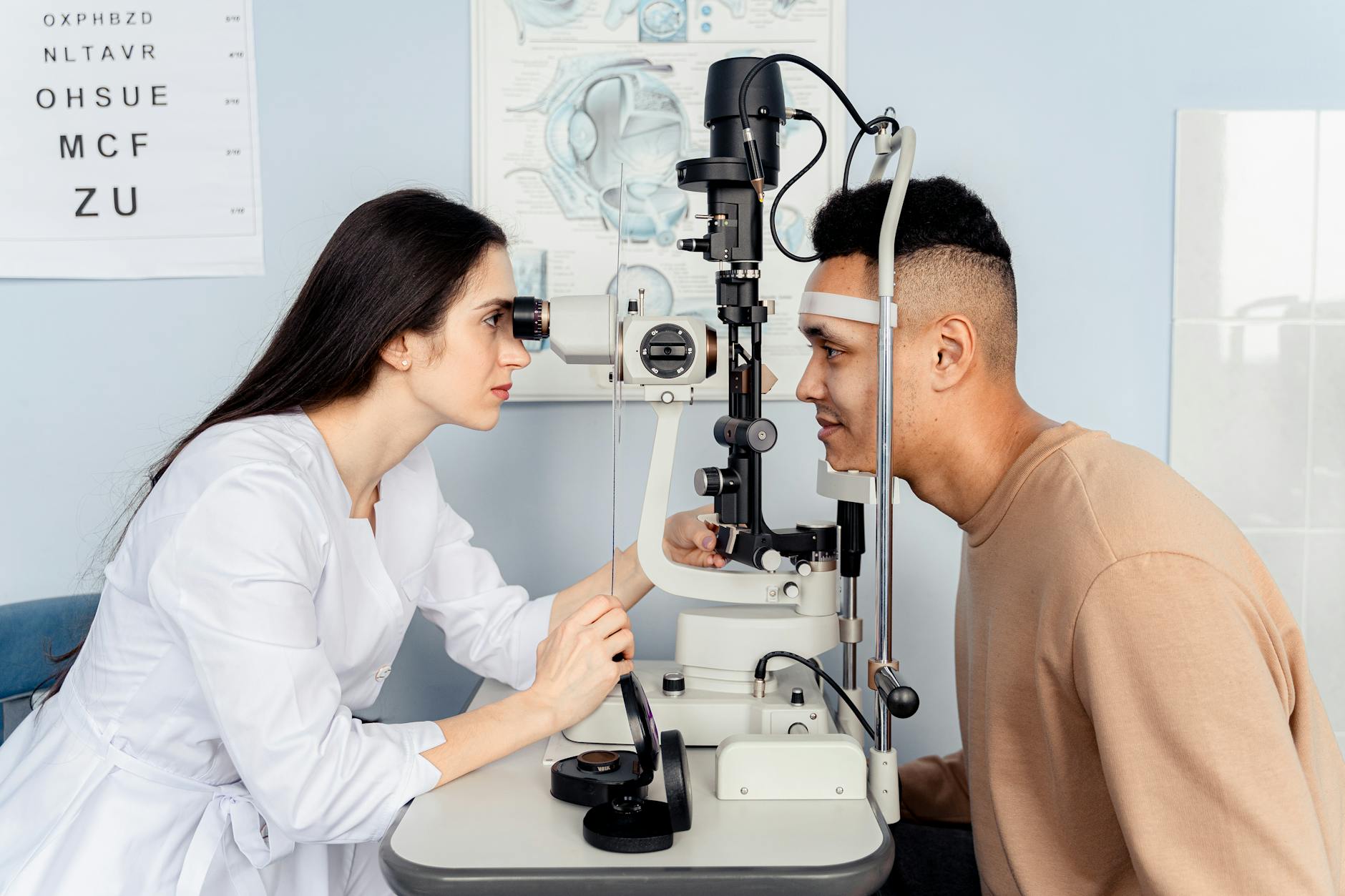
Podstawowe badania przy każdej wizycie – co się faktycznie dzieje w gabinecie
Pomiar ostrości wzroku – tablica, projektor i „dziurki stenopowe”
Klasyczne „czytanie literek z tablicy” to pomiar ostrości wzroku (oznaczanej zwykle jako „VA” od ang. visual acuity). Wykonuje się go osobno dla każdego oka i obu oczu razem.
Standardowo wygląda to tak:
- siadasz 3–6 metrów od tablicy lub projektora znaków (litery, cyfry, tzw. „kierunki E” dla osób nieczytających liter),
- jedno oko jest zasłonięte, drugie patrzy na tablicę,
- lekarz albo asystent prosi o odczytywanie najmniejszego rzędu, który widzisz wyraźnie.
Uwaga: użycie tzw. otworka stenopowego (czarna przesłona z malutkim otworem) pozwala ocenić, na ile zamglenie jest efektem wady wzroku, a na ile zmian w strukturach oka (np. zaćmy). Poprawa widzenia przez otworek sugeruje dominujący udział wady refrakcji.
Badanie przedniego odcinka oka w lampie szczelinowej
Lampa szczelinowa (biomikroskop) to „mikroskop z lampą”, przy którym siadasz z opartym czołem i brodą. Lekarz ogląda:
- powieki, brzegi powiek i rzęsy – stan gruczołów, obecność stanów zapalnych, nużeńca, jęczmieni,
- spojówki i rogówkę – zaczerwienienie, wysuszenie, mikrourazy, blizny, zmętnienia, naczynia,
- komorę przednią – głębokość (ważne przy ryzyku jaskry zamykającego się kąta), obecność komórek lub krwi,
- tęczówkę i soczewkę – cechy zaćmy, zmętnienia, zmiany pourazowe.
Często lekarz stosuje barwienie fluoresceiną – to pomarańczowy barwnik, który pod niebieskim światłem uwidacznia uszkodzenia nabłonka rogówki i rozkład filmu łzowego. Po takim badaniu przez kilkadziesiąt minut możesz mieć żółtawy śluz lub łzy – to normalne.
Pomiar ciśnienia w oku (tonometria)
Ciśnienie wewnątrzgałkowe (IOP, intraocular pressure) to jeden z kluczowych parametrów przy podejrzeniu jaskry. Mierzy się je kilkoma metodami:
Jeśli interesują Cię konkrety i przykłady, rzuć okiem na: Co to jest „cherry-picking” i jak psuje rozmowę o nauce i zdrowiu?.
- tonometria bezkontaktowa – tzw. „dmuchanie w oko”; szybka, nieinwazyjna, dobra jako badanie przesiewowe, ale mniej dokładna przy niektórych konfiguracjach rogówki,
Ocena dna oka (oftalmoskopia) – bezpośrednio, pośrednio i z użyciem OCT
Badanie dna oka to moment, w którym lekarz „zagląda” do środka gałki ocznej. Interesuje go przede wszystkim:
- siatkówka – szczególnie plamka (centrum widzenia) i obwód,
- tarcza nerwu wzrokowego – klucz w diagnostyce jaskry i zmian neurologicznych,
- naczynia krwionośne – ich krętość, średnica, obecność wysięków czy wybroczyn.
Podstawowe techniki:
- oftalmoskopia bezpośrednia – lekarz używa małego „latarko-okularu”; powiększenie jest duże, ale pole widzenia wąskie. Dobra do dokładnego obejrzenia tarczy nerwu wzrokowego i plamki.
- oftalmoskopia pośrednia (przez lampę szczelinową z soczewką) – umożliwia szerokie spojrzenie na siatkówkę, także jej obwód; to tutaj często wychwytuje się przedarcia, ścieńczenia i degeneracje obwodowe.
- OCT (optyczna koherentna tomografia) – to już obrazowanie przekrojów siatkówki i tarczy. Pozwala mierzyć grubość warstw komórek nerwowych, ilość płynu w plamce, głębokość „wykopu” w jaskrze.
Uwaga: dla pełnej oceny obwodu siatkówki zwykle podaje się krople rozszerzające źrenice (mydriatyki). Po nich przez kilka godzin źrenice są szerokie, światło razi, a prowadzenie auta jest niebezpieczne lub wręcz formalnie przeciwwskazane.
Badanie pola widzenia (perymetria) – kiedy literki z tablicy to za mało
Ostrość wzroku mówi o tym, jak widzisz punkt centralny. Perymetria ocenia „obrzeża” widzenia, czyli to, co rejestrujesz kątem oka. Dla jaskry i wielu chorób neurologicznych to kluczowy parametr.
Standardowa perymetria wygląda podobnie w większości gabinetów:
- patrzysz jednym okiem na centralny punkt w kopule urządzenia,
- w różnych miejscach pola pojawiają się krótkie błyski,
- za każdym razem, gdy je zauważysz, naciskasz przycisk.
Komputer porównuje Twoją wrażliwość na światło z normami dla danego wieku i buduje mapę ubytków. Dla pacjenta wynik jest mało intuicyjny, ale lekarz odczytuje z niego:
- typ ubytku (łukowaty, paracentralny, hemianopsja – ubytek połowy pola),
- symetrię między oczami,
- stabilność w kolejnych badaniach (progresja vs stabilizacja).
Tip: zmęczenie mocno obniża jakość wyniku. Lepiej przyjść na perymetrię wypoczętym, po śniadaniu niż „po nocy” i w biegu.
Pomiar grubości rogówki (pachymetria) i jej kształtu (topografia)
Ciśnienie w oku to nie tylko liczba z tonometru. Na odczyt wpływa grubość rogówki. Jeśli jest cienka, ciśnienie może być w rzeczywistości wyższe niż zmierzone, a jeśli bardzo gruba – zawyżone. Dlatego przy diagnostyce jaskry często wykonuje się:
- pachymetrię – pomiar grubości rogówki (w mikrometrach),
- topografię rogówki – mapę jej krzywizn, przydatną m.in. przy stożku rogówki i kwalifikacji do laserowej korekcji wady.
Dla Ciebie to kilka minut patrzenia w aparat, który analizuje odbite światło. Dla lekarza – korekta interpretacji ciśnienia i ocena ryzyka powikłań przy ewentualnych zabiegach.
Testy filmu łzowego i diagnostyka zespołu suchego oka
Objawy typu „piecze, szczypie, jakby piasek pod powiekami” bardzo często wynikają z zaburzeń filmu łzowego, a nie z „słabych okularów”. Do oceny jakości i ilości łez służy kilka prostych testów:
- czas przerwania filmu łzowego (BUT, break-up time) – po zabarwieniu fluoresceiną i zamruganiu lekarz mierzy czas do pojawienia się pierwszych suchych plamek na rogówce. Krótki czas = niestabilny film łzowy.
- test Schirmera – pasek bibuły wkłada się do dolnego załamka spojówki i po 5 minutach mierzy jego nawilżenie. Niska wartość sugeruje niedobór łez wodnistych.
- ocena brzegów powiek i gruczołów Meiboma – szuka się zatorów, stanu zapalnego, pienistej wydzieliny. To źródło problemów przy tzw. evaporative dry eye (nadmierne parowanie łez).
Na bazie tych danych lekarz decyduje, czy wystarczą same krople nawilżające, czy potrzebna jest terapia przeciwzapalna, higiena brzegów powiek lub zabiegi na gruczołach Meiboma.
Badanie wady wzroku i dobór korekcji – od autorefraktometru po subiektywny test w foropterze
Autorefraktometr – punkt startu, nie wyrok
Autorefraktometr to urządzenie, do którego przykładasz czoło, patrzysz na „mały obrazek w oddali” i po kilku sekundach dostajesz wynik z tajemniczymi liczbami. To obiektywny pomiar wady, czyli bez Twojej aktywnej oceny „lepiej / gorzej”.
Na wydruku znajdziesz zwykle:
- Sph (sfera) – ilość krótkowzroczności (-) lub nadwzroczności (+),
- Cyl (cylinder) – wielkość astygmatyzmu,
- Axs (axis/oś) – w jakim kierunku znajduje się astygmatyzm (0–180°).
Ten pomiar bywa zafałszowany przez skurcz akomodacji (szczególnie u młodych osób) lub suchość oka. Dlatego okulista traktuje go jako punkt wyjścia do dalszej, subiektywnej refrakcji, a nie finalną receptę.
Subiektywna refrakcja – „lepiej 1 czy 2?”
To najbardziej „interaktywna” część badania. Lekarz za pomocą foroptera (duże urządzenie z zestawem szkieł) lub oprawy próbnej:
- podaje kolejne kombinacje soczewek przed Twoje oko,
- pyta, przy której widzisz ostrzej, przy której litery „znikają” lub się rozmazują,
- stopniowo dochodzi do najmniejszej korekcji dającej maksymalną, komfortową ostrość.
Równolegle weryfikuje:
- równowagę między oczami – aby jedno nie „ciągnęło” całej pracy,
- zapas akomodacji – szczególnie przy pracy biurowej i podejrzeniu skurczu akomodacji,
- tolerancję na cylinder – zbyt gwałtowna korekta astygmatyzmu potrafi powodować zawroty głowy i dyskomfort.
Uwaga: jeżeli od lat nosisz zaniżoną lub źle ustawioną korekcję, przeskok na „idealne” parametry bywa dla mózgu zbyt duży. Wtedy lekarz może celowo dobrać łagodniejszą zmianę i zaplanować kolejną korektę za kilka–kilkanaście miesięcy.
Cykloplegia – „wyłączenie” akomodacji kroplami
U dzieci, młodzieży i części dorosłych mięsień rzęskowy (odpowiedzialny za akomodację) potrafi tak silnie „dociągać ostrość”, że maskuje nadwzroczność lub zawyża krótkowzroczność. W takich przypadkach stosuje się:
- cykloplegię – podanie kropli chwilowo blokujących akomodację.
Po kilku–kilkunastu minutach wykonuje się ponownie autorefraktometrię i badanie w foropterze. Wynik lepiej odzwierciedla „prawdziwą” wadę, a nie chwilowe napięcie mięśni. Skutki uboczne to rozszerzone źrenice, światłowstręt i rozmazane widzenie do bliży przez kilka godzin (u dzieci czasem dłużej).
Próby widzenia obuocznego i forii – gdy oczy patrzą razem, ale „ciągną” w inne strony
Dwie gałki oczne muszą współpracować jak zsynchronizowane kamery. Jeżeli jedno oko ma tendencję do uciekania (nawet minimalną), może to dawać:
- ból głowy przy pracy z bliska,
- konieczność „mrużenia” jednego oka,
- uczucie niestabilności obrazu.
Do oceny współpracy służą m.in.:
- testy z pryzmatami – określają forię (ukryte zezowanie) w dal i do bliży,
- testy stereo – badają widzenie przestrzenne (3D),
- cover test – zasłanianie jednego oka i obserwacja, czy drugie „doskakuje” do celu.
Wynik wpływa na:
- decyzję o ewentualnej korekcji pryzmatycznej,
- zalecenie ćwiczeń ortoptycznych,
- ostrożność przy zmianie mocy okularów (duża zmiana może ujawnić wcześniej kompensowane zaburzenia).
Dobór korekcji do bliży, komputera i dali – trzy różne światy
Jedna para okularów „do wszystkiego” czasem się sprawdza, ale im bardziej wymagające są Twoje zadania wzrokowe, tym precyzyjniej trzeba dobrać korekcję. Lekarz pyta więc o:
- typ pracy – monitor, praca manualna z bardzo bliska, częste przechodzenie z bliży do dali,
- odległości robocze – typowo ~40 cm dla czytania, 50–70 cm dla komputera, powyżej kilku metrów dla dali,
- czas ekspozycji – 2 godziny dziennie vs 8–10 godzin przed ekranem.
Na tej podstawie zapada decyzja:
Do kompletu polecam jeszcze: Przekąski dla diabetyka: szybkie, zdrowe i naprawdę smaczne propozycje — znajdziesz tam dodatkowe wskazówki.
- jednoogniskowe do dali – klasyczna korekcja „na ulicę”, jazdę autem, oglądanie telewizji,
- jednoogniskowe do bliży – typowe „do czytania”, zwykle ustawione na ~40 cm,
- okulary do komputera / pośrednie
- progresywne – kilka stref mocy w jednej soczewce; rozwiązanie wygodne, ale wymagające dokładnej centracji i adaptacji,
- bi- lub trójogniskowe – rzadziej stosowane, ale czasem preferowane przy specyficznych wymaganiach zawodowych.
Tip: przynieś na wizytę przykładowe dokumenty, laptopa lub po prostu zmierz w domu odległość oczu od ekranu. „Tak mniej więcej” często powoduje „tak mniej więcej” dobraną moc do pracy.
Soczewki kontaktowe – inne parametry niż w okularach
Moc okularów i moc soczewek kontaktowych nie zawsze jest identyczna, zwłaszcza przy większych wadach. Soczewka leży bezpośrednio na oku, więc jej optyka zachowuje się inaczej niż szkło oddalone o kilkanaście milimetrów od rogówki.
Podczas dopasowania soczewek lekarz ocenia:
- krzywiznę rogówki – dobór bazy soczewki (BC),
- średnicę soczewki – zbyt mała lub zbyt duża może obcierać albo „zalewać” rogówkę,
- ruch soczewki przy mruganiu – powinna minimalnie się przesuwać, ale nie „pływać”,
- stabilizację osi w soczewkach torycznych – ważne przy astygmatyzmie; oś nie może „uciekać”, bo ostrość skacze.
Po dopasowaniu inicjalnym zwykle dostajesz soczewki testowe na kilka–kilkanaście dni. Dopiero na kolejnej wizycie, po ocenie komfortu i wyglądu oka w lampie szczelinowej, ustala się docelowy typ i markę.
Interpretacja recepty na okulary – co oznaczają wszystkie skróty
Kartka z receptą nie jest czarną magią, ale dobrze zrozumieć, na co patrzysz. Typowa recepta zawiera:
- OD / OS – prawe (OD, oculus dexter) i lewe (OS, oculus sinister) oko,
- Sph – sfera, czyli miara krótkowzroczności / nadwzroczności,
- Cyl i Axis – astygmatyzm i jego oś,
- Add – dodatek do bliży, charakterystyczny dla okularów progresywnych lub dwuogniskowych,
- PD – rozstaw źrenic; kluczowy przy centracji soczewek w oprawie.
Najczęściej zadawane pytania (FAQ)
Jak często robić badanie wzroku u okulisty, jeśli „nic mi nie dolega”?
Dorosły bez chorób przewlekłych i bez wyraźnych dolegliwości powinien zwykle badać oczy co 2 lata do ok. 40. roku życia, a później co 12 miesięcy. Po 60. roku życia rośnie ryzyko jaskry i AMD, dlatego roczna kontrola to rozsądne minimum.
U dzieci kontrola jest częstsza: pierwsze badanie przy niepokojących objawach już w niemowlęctwie, rutynowo przed szkołą, potem co 1–2 lata lub zgodnie z zaleceniem okulisty. Przy cukrzycy, nadciśnieniu czy chorobach autoimmunologicznych pełne badanie zwykle robi się co rok, a czasem częściej.
Jakie objawy są sygnałem, że muszę iść pilnie do okulisty?
Do pilnej wizyty (lub ostrego dyżuru okulistycznego) kwalifikują się: nagła utrata lub wyraźne pogorszenie widzenia, silny ból oka, uraz (np. uderzenie, ciało obce, chemikalia), nagłe pojawienie się błysków, „mroczków” lub zasłony w polu widzenia, krwawienie do oka.
Objawy mniej dramatyczne, ale wymagające zaplanowania wizyty w najbliższym czasie, to m.in.: częste bóle głowy po pracy przy komputerze, zamglenia widzenia „znikające po mrugnięciu”, cienie w polu widzenia, wyraźny światłowstręt, uczucie piasku pod powiekami, przewlekłe zaczerwienienie bez jasnej przyczyny.
Jak przygotować się do badania okulistycznego krok po kroku?
Najprostszy „checklist” wygląda tak: zabierz aktualne okulary i stare recepty, spisz przyjmowane leki (także krople do oczu), choroby przewlekłe i przebyte operacje. Warto też zanotować objawy: kiedy się pojawiają, po jakim czasie przy komputerze, czy dotyczą jednego, czy obu oczu.
Jeśli planowane jest poszerzenie źrenic kroplami, zaplanuj dojazd bez samodzielnego prowadzenia auta i zarezerwuj 2–3 godziny (rozszerzenie źrenic powoduje kilka godzin gorszego widzenia z bliska i wrażliwość na światło). Tip: weź ze sobą okulary przeciwsłoneczne, nawet zimą.
Czym się różni okulista od optometrysty – do kogo się umówić?
Okulista to lekarz medycyny. Diagnozuje i leczy choroby oczu, może przepisywać leki, kierować na zabiegi i operacje, wykonuje pełną diagnostykę (np. badanie dna oka, pomiar ciśnienia w oku, pole widzenia, OCT). To właściwy adres, gdy są bóle, zaczerwienienie, nagłe zmiany widzenia lub choroby ogólne (np. cukrzyca).
Optometrysta nie jest lekarzem, ale specjalistą od ochrony wzroku. Zajmuje się głównie pomiarem wady, doborem okularów i soczewek, oceną pracy obuocznej, prostymi ćwiczeniami wzrokowymi. Sprawdza się, gdy chodzi głównie o zmianę okularów, lekkie zmęczenie oczu i brak objawów chorobowych. Przy pierwszej w życiu korekcji lub współistniejącej chorobie przewlekłej dobrze jest zacząć od okulisty.
Jakie choroby oczu można wykryć, nawet gdy widzę „w miarę dobrze”?
Wiele schorzeń rozwija się bez bólu i bez wyraźnego spadku ostrości widzenia na początku. Typowe przykłady to jaskra (cichy zanik nerwu wzrokowego, często przy podwyższonym ciśnieniu w oku), retinopatia cukrzycowa (uszkodzenie naczyń siatkówki przy cukrzycy), AMD (zwyrodnienie plamki związane z wiekiem) czy zmiany naczyniowe w nadciśnieniu.
Te choroby widać podczas badania dna oka, czasem dopiero w połączeniu z dodatkowymi testami, jak OCT (tomografia siatkówki), badanie pola widzenia czy tonometria (pomiar ciśnienia w oku). Im wcześniej zostaną wychwycone, tym prostsze i mniej inwazyjne bywa leczenie i kontrola progresji.
Czy wystarczy „badanie na okulary” w salonie optycznym zamiast wizyty u okulisty?
Badanie refrakcji („na okulary”) u optometrysty jest zwykle wystarczające, gdy:
- nie masz bólu, zaczerwienienia, nagłych zmian widzenia,
- chcesz tylko zaktualizować moc szkieł,
- masz aktualną kontrolę okulistyczną sprzed niedługiego czasu i brak chorób ogólnych.
Jeśli nigdy nie badałeś dna oka, masz cukrzycę, nadciśnienie lub widzisz cienie, błyski, zniekształcone linie, samo „badanie na okulary” to za mało. U optometrysty wykryje się wadę, ale nie zawsze przyczynę (np. jaskrę czy zmiany w siatkówce). W takiej sytuacji potrzebna jest pełna diagnostyka u lekarza okulisty.
Jakie są nieoczywiste objawy wady wzroku albo problemów z oczami?
Do mało oczywistych sygnałów należą: częste mrużenie oczu i przybliżanie tekstu, bóle głowy po kilku godzinach przy komputerze, krótkotrwałe zamglenia obrazu ustępujące po mrugnięciu, „znikanie” fragmentów obrazu, efekt halo wokół lamp, przewlekłe pocieranie oczu i uczucie piasku pod powiekami.
Takie dolegliwości łatwo zrzucić na zmęczenie, klimatyzację czy „wiek”, ale w praktyce często oznaczają przeciążenie oczu przez niekorygowaną wadę, zespół suchego oka albo wczesny etap choroby (np. jaskry). Jeśli powtarzają się regularnie, nie czekaj, aż „naprawdę przestaniesz widzieć” – umów kontrolne badanie.
Kluczowe Wnioski
- Subtelne objawy – takie jak częste mrużenie, bóle głowy przy pracy przy komputerze, „halo” wokół świateł czy uczucie piasku pod powiekami – często są pierwszym sygnałem wady wzroku lub choroby oczu, a nie tylko „zmęczenia” czy efektu klimatyzacji.
- Subiektywne wrażenie „widzę w miarę dobrze” jest zawodne, bo mózg kompensuje niedoskonałości jednego oka drugim i „doostrza” obraz, przez co realne przeciążenie wzroku, zaburzenia widzenia obuocznego i asymetryczne wady pozostają niewychwycone.
- Pełne badanie okulistyczne (ostrość wzroku, ciśnienie w oku, ocena dna oka, ewentualnie OCT i pole widzenia) pozwala wykryć zmiany, których sam pacjent nie zauważy – np. wczesne uszkodzenie nerwu wzrokowego czy początek chorób siatkówki.
- Istnieją „ciche” choroby oczu, jak jaskra, retinopatia cukrzycowa, AMD czy zmiany nadciśnieniowe w siatkówce, które latami mogą nie boleć i nie dawać wyraźnych objawów, a mimo to stopniowo niszczą wzrok i zwiększają ryzyko poważnych powikłań ogólnych.
- Im wcześniejsza diagnostyka, tym prostsze interwencje – często wystarczą odpowiednio dobrane okulary, korekta ergonomii pracy wzrokowej, krople nawilżające i lepsza kontrola chorób ogólnych, zamiast leczenia nieodwracalnych uszkodzeń.
Bibliografia i źródła
- Preferred Practice Pattern: Comprehensive Adult Medical Eye Evaluation. American Academy of Ophthalmology (2020) – Zakres pełnego badania okulistycznego i zalecane odstępy kontroli
- Preferred Practice Pattern: Primary Open-Angle Glaucoma Suspect. American Academy of Ophthalmology (2020) – Jaskra, czynniki ryzyka, znaczenie badań przesiewowych i pola widzenia
- Diabetic Retinopathy: A Position Statement by the American Diabetes Association. American Diabetes Association (2017) – Retinopatia cukrzycowa, badanie dna oka i częstość kontroli
- Clinical Practice Guidelines for Diabetic Retinopathy. Polskie Towarzystwo Diabetologiczne (2022) – Polskie zalecenia badań okulistycznych u chorych na cukrzycę
- Age-related macular degeneration. National Eye Institute – Opis AMD, objawy, znaczenie wczesnego wykrywania i badań kontrolnych






